Bệnh Tiêu Hóa - Ổ Bụng, Thần Kinh
Tai biến chảy máu não do dị dạng động tĩnh mạch não
Người bị dị dạng mạch máu não, dị dạng động tĩnh mạch não nếu không được phát hiện sớm và có biện pháp theo dõi, cũng như can thiệp kịp thời, có thể đối mặt với biến chứng tai biến chảy máu não – một dạng đột quỵ nguy hiểm, có tỷ lệ tử vong cao. Cùng đọc bài viết dưới đây để hiểu các dị dạng mạch máu não, nguyên nhân, yếu tố nguy cơ, chẩn đoán và điều trị.
1. Dị dạng mạch máu não
Đây là một phạm vi rộng lớn chỉ những sang thương mạch máu khác nhau về huyết động, cấu trúc và tiên lượng.
Dị dạng mạch máu não có thể đe dọa tính mạng của người bệnh (gồm dị dạng phình tĩnh mạch Galen, dị dạng động tĩnh mạch (AVM)). Có thể không triệu chứng.
Dị dạng động tĩnh mạch não là bất thường bẩm sinh mạch máu trong não, xuất hiện do quá trình phát triển bất thường của hệ thống mạch máu, tạo ra sự thông thương trực tiếp giữa các động mạch não với tĩnh mạch não mà không có giường mao mạch nối tiếp.
Một trường hợp dị dạng mạch máu não thường bao gồm:
Động mạch nuôi: khiếm khuyết lớp cơ thành mạch
Khối dị dạng
Có thể có phình mạch ở động mạch nuôi hoặc nidus
Tĩnh mạch dẫn lưu: giãn lớn do áp lực dòng máu cao.
2. Cơ chế bệnh sinh
Động mạch nuôi chịu áp lực dòng chảy cao, có phình mạch trong búi dị dạng (búi dị dạng chịu áp lực cao sẽ phình lớn) khiến các tĩnh mạch dẫn lưu giãn lớn (dẫn lưu tĩnh mạch sâu gây tắc nghẽn dẫn lưu tĩnh mạch).
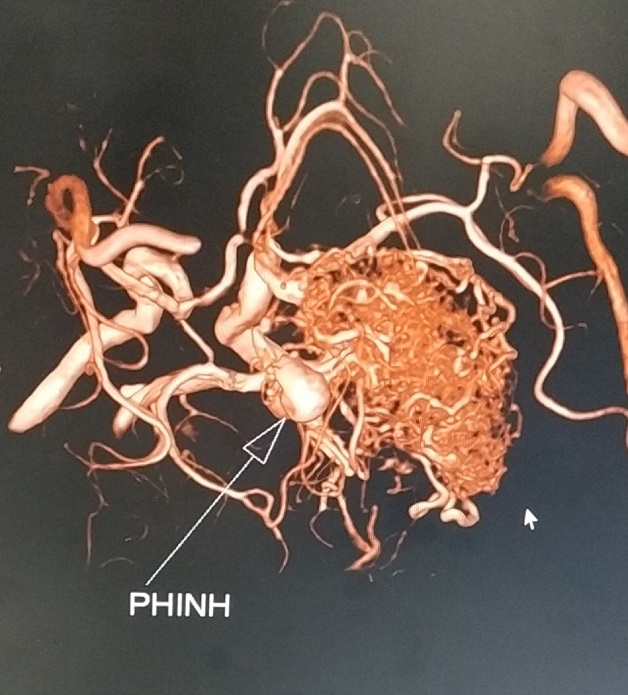
Người có túi phình động, tĩnh mạch não có nguy cơ cao bị tai biến mạch máu não thể xuất huyết não.
3. Hậu quả của tai biến chảy máu não do dị dạng mạch não
Xuất huyết: thường xuất huyết trong mô não, não thất, dưới nhện.
Co giật (động kinh)
Khiếm khuyết thần kinh tiến triển trong vài tháng đến nhiều năm.
Đau đầu
Nguy cơ xuất huyết tăng ở người có chảy máu não trước đó, tái phát đặc biệt trong năm đầu.
Khối dị dạng nằm sâu trong não hoặc thân não.
Dẫn lưu vào hệ thống tĩnh mạch sâu, các tĩnh mạch dẫn lưu đi ra khỏi khối dị dạng động tĩnh mạch có đường kính nhỏ.
Một hoặc ít tĩnh mạch dẫn lưu
Các phình mạch dạng quả dâu nằm ở động mạch nuôi khối hoặc trong khối dị dạng.
Áp lực trong động mạch nuôi cao.
Co giật (động kinh): Động kinh cục bộ hoặc thứ phát với cơ chế chưa rõ. Có thể do tăng áp lực hồi lưu tĩnh mạch do tắc nghẽn đường ra của tĩnh mạch.
Xuất huyết não do túi phình mạch não vỡ có nguy cơ tử vong cao nếu không được cấp cứu kịp thời.
4. Nguyên nhân dị dạng mạch não
Dị dạng mạch máu não có thể do bẩm sinh, do di truyền hoặc không rõ nguyên nhân.
– Bẩm sinh: do bất thường sinh mạch trong quá trình phát triển phôi thai, có thể do gene.
– Do di truyền: giãn mao mạch hình mạng nhện xuất huyết di truyền là bệnh lý mạch máu di truyền trội trên nhiễm sắc thể thường. Đây là nguyên nhân di truyền thường gặp nhất. Hội chứng Sturge-Weber, hội chứng Klippel-Trenaunay
5. Chẩn đoán tai biến chảy máu não
Để chẩn đoán tai biến mạch máu não, người bệnh cần làm xét nghiệm máu và thực hiện chụp cắt lớp vi tính CT scan hoặc chụp cộng hưởng từ MRI. Với mục đích để phân biệt đột quỵ xuất huyết não hay đột quỵ nhồi máu não, mức độ tổn thương, xác định nguyên nhân, đưa ra phương án can thiệp hoặc điều trị, loại trừ bệnh lý khác.
5.1 Chụp CT scan
Chụp cắt lớp vi tính không cản quang: bình thường nếu dị dạng động tĩnh mạch nhỏ, giảm/tăng mật độ, vôi hóa 25-30%, chảy máu.
Chụp cắt lớp vi tính có cản quang: tăng quang mạnh của động mạch nuôi, nidus và tĩnh mạch dẫn lưu.
CTA: động mạch và tĩnh mạch dẫn lưu dãn lớn
5.2 Chụp cộng hưởng từ MRI
T2WI: dòng chảy nhanh tạo flow voids. Xuất huyết, phù não xung quanh.
FLAIR: Flow voids kèm tăng tín hiệu xung quanh (gliosis)
T2*GRE: xuất huyết. Post Contrast T1: Tăng cản từ mạnh của nidus, TM dẫn lưu. Flow voids.
MRA: mô tả rõ dòng chảy và cấu trúc mạch máu, phân biệt khối máu tụ với AVM khi có biến chứng xuất huyết
Chụp cộng hưởng từ MRI được ứng dụng trong chẩn đoán tai biến mạch máu não.
5.3 Chụp mạch số hóa xóa nền
Tiêu chuẩn vàng chẩn đoán. Dị dạng động tĩnh mạch não là một khối đặc có động mạch nuôi dãn lớn cấp máu cho trung tâm của nidus, 1 hay nhiều tĩnh mạch dẫn lưu thấy được ở thì động mạch chứng tỏ có shunt AV (dẫn lưu tĩnh mạch sớm). Xác định vị trí và số lượng động mạch nuôi, hệ thống dẫn lưu.
6. Các phương pháp điều trị
Bảo tồn – Nội khoa xuất huyết, động kinh …
Can thiệp – Phẫu thuật lấy bỏ khối dị dạng : Có ưu điểm là giúp làm giảm nguy cơ xuất huyết ngay. Cải thiện kiểm soát động kinh. Nhược điểm: đây là hình thức xâm lấn, nguy cơ của phẫu thuật, hạn chế đối với trường hợp dị dạng động tĩnh mạch phức tạp hoặc khó.
Xạ phẫu: Ưu điểm là không xâm lấn, có thể áp dụng với khối dị dạng nằm ở sâu. Nhược điểm là cần 1-2 năm để loại bỏ khối dị dạng, nguy cơ xuất huyết trong thời gian xạ phẫu là có thể xảy ra.
Nút mạch: Tạo điều kiện cho phẫu thuật hoặc xạ phẫu. Xử trí khối phình mạch.
Đột quỵ chảy máu não di dị dạng động tĩnh mạch não không thường gặp nhưng là nguyên nhân quan trọng gây xuất huyết não, đặc biệt ở người trẻ.
Biểu hiện lâm sàng: xuất huyết, động kinh, khiếm khuyết thần kinh, đau đầu. Quyết định can thiệp dựa vào đánh giá nguy cơ của can thiệp và không can thiệp. Các phương pháp can thiệp: phẫu thuật, xạ phẫu, nút mạch. Do sự phức tạp của khối dị dạng nằm ở động, tĩnh mạch nên việc lựa chọn phương pháp can thiệp dựa trên từng bệnh nhân cụ thể.
Các kiểu dị dạng động tĩnh mạch não
Kiểu điển hình (typical AVM): nidus kiểu hình cầu hay kiểu đặc (glomerular hoặc compact nidus) gồm các mạch máu bất thường mà không có nhu mô não bình thường nào xen vào.
Nidus kiểu tăng sinh hay lan tỏa (diffuse hoặc proliferative type nidus): nhu mô não bình thường xen vào khắp khối dị dạng mạch.
Lưu ý, các thông tin trên chỉ dành cho mục đích tham khảo và tra cứu, không thay thế cho việc thăm khám, chẩn đoán hoặc điều trị y khoa. Người bệnh cần tuân theo hướng dẫn của bác sĩ, không tự ý thực hiện theo nội dung bài viết để đảm bảo an toàn cho sức khỏe.
